Что такое лонный остит
Лонный остит – это состояние, характеризующееся воспалением и болью в области лонного симфиза, который расположен в передней части таза между лонными костями. Это заболевание часто наблюдается у спортсменов тех видов спорта, где требуются повторяющиеся скручивания и повороты (футбол, хоккей, бег).
Если у вас лонный остит, то возникает сложность (или невозможность) заниматься любимыми видами спорта. Заболевание может тянуться иногда до 3 месяцев и более. Чаще всего симптомы исчезают через 6–8 недель. Хорошей новостью является то, что всё восстанавливается консервативно практически у всех. Оперативное вмешательство может потребоваться, но оно необходимо менее, чем 1% пациентов.
У кого может возникать
Чаще всего возникает у мужчин, активно занимающихся футболом. Футболистам приходится крутиться, пинать мяч или внезапно менять направление движения бёдрами и корпусом. Все эти нагрузки могут приводить к развитию лонного остита.
Кроме футбола, лонный остит может возникать у бегунов на длинные дистанции (марафон), хоккеистов, баскетболистов, единоборцев.
Самые частые ошибки в тренировочном процессе, которые могут приводить к возникновению лонного остита:
- занятия спортом на твёрдых поверхностях (например, бетон);
- занятия на неровной поверхности;
- значительные спортивные нагрузки после длительного отдыха;
- слишком быстрое увеличение интенсивности или продолжительности нагрузок;
- неправильная техника бега;
- неправильно подобранная обувь для спорта;
- слабая разминка перед нагрузками.
Провоцировать возникновение лонного остита могут:
- беременность;
- затяжные роды;
- недавние роды;
- недавно перенесённые операции на брюшной полости.
Лонный остит – заболевание достаточно редкое. В литературе он составляет менее 15% случаев боли в паху. Распространённость среди спортсменов колеблется от 0,5 до 8%. Бегуны на длинные дистанции и футболисты имеют более высокую частоту — от 10 до 18%.
Причина возникновения
Точная причина лонного остита до конца не изучена. Считается, что он возникает в результате повторяющегося чрезмерного использования мышц, сухожилий и связок вокруг лонного симфиза. Это состояние также может быть связано с нестабильностью таза, мышечным дисбалансом или предыдущей травмой этой области.
Симптомы
Основным симптомом лонного остита является боль, которая обычно ощущается в паховой области, и может иррадиировать в нижнюю часть живота и внутреннюю поверхность бедра. Боль обычно усиливается при действиях, таких как бег, удары ногами или изменение направления движения.
Иногда боли могут возникать даже при вставании. Также может беспокоить дискомфорт в нижней части живота или в паху. Боли по внутренней поверхности бедра. Ощущение скованности в передних отделах таза при ходьбе.
Изредка может быть виден отёк в паховой области. Совсем редко может возникать боль в половых органах.
Диагностика
Для подтверждения диагноза могут быть использованы следующие методы дополнительной диагностики.
— Рентгенография. Может быть выявлено расширение лонного симфиза.
— УЗИ. Возможно выявление отёк мягких тканей вокруг лонного симфиза, повреждение диска лонного симфиза.
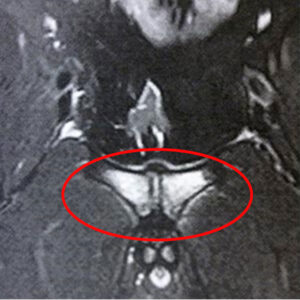
— МРТ. Самый эффективный метод диагностики. На снимках хорошо виден отёк костного мозга лонной кости. Он может возникать либо с одной стороны, либо в обеих лонных костях.
Лечение
Лечение в основном представляет собой комбинацию отдыха, лечебной гимнастики и противовоспалительных обезболивающих препаратов. Отдых от действий, которые усугубляют симптомы, ОЧЕНЬ ВАЖЕН для заживления воспалённых тканей.
Необходимо исключить спортивные нагрузки в течение 2–3 месяцев.
Лечебная гимнастика может быть направлена на укрепление мышц вокруг таза, улучшение эластичности мышц передней и внутренней поверхностей бедра.
Вариант гимнастики возможно посмотреть в этом ролике:
Если необходимо, можете включить субтитры и перевод субтитров (нажимаете «настройки»–«субтитры»–«перевод»–«русский»).
В тяжёлых случаях лонного остита, не поддающихся консервативному лечению в течение 3–4 месяцев, можно рассмотреть более инвазивные вмешательства, такие как инъекции кортикостероидов или плазмы, обогащённой тромбоцитами (PRP).
Хирургическое вмешательство требуется редко и обычно применяется в случаях, когда консервативные меры не улучшают ситуацию в течение 6–8 месяцев.
